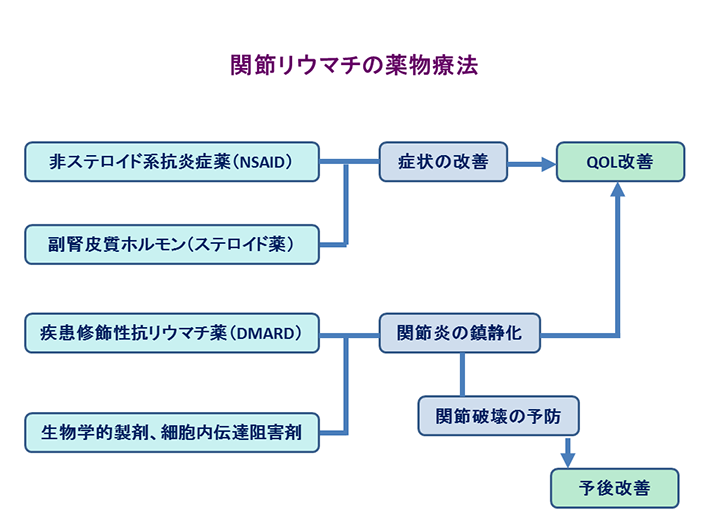
関節リウマチの薬物療法
関節リウマチの薬物療法は作用機序からみて4種類に分類できます.第一は,一般的に炎症を抑制する非ステロイド系抗炎症薬です。いわゆる消炎鎮痛薬です.関節痛,関節の炎症症状に対する対症療法薬で,関節リウマチの経過を変える薬剤ではありませんが、疼痛緩和により日常生活が楽に暮らすことができます。第二は副腎皮質ホルモンです。強力な抗炎症作用を有し、症状を改善させますが、長期使用による多数の副作用が出現するため短期間の使用が望まれます。
第三は,作用機序にやや不明な点がありますが関節リウマチに特異的に作用し,効果を発揮する疾患修飾性抗リウマチ薬です.この中には作用機序が比較的はっきりしていて効果も確実なメトトレキサートを含む免疫抑制剤があります。
第四は,最近新しく関節リウマチの治療に使用されるようになった,特異的に炎症性サイトカインを抑制する生物学的製剤や免疫担当細胞内での情報伝達を特異的に阻害する細胞内伝達阻害剤です。これらは、関節炎を強力に鎮静化し関節破壊を予防し寛解状態にもっていける薬剤です。
このように非ステロイド系抗炎症薬から生物学的製剤に向かうにつれて,より特異的に関節リウマチに作用します.最近では免疫抑制剤と生物学的製剤の単剤療法あるいは併用療法が推奨されています。
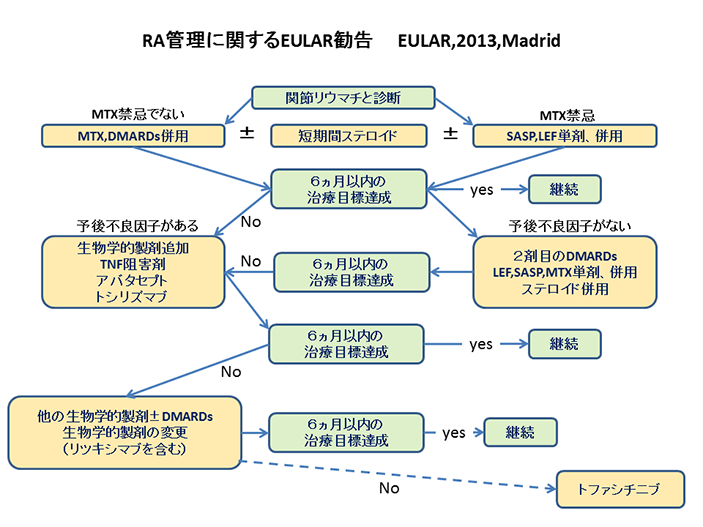
RA管理に関するヨーロッパリウマチ学会勧告
2013年に開催されたヨーロッパリウマチ学会にて提唱された関節リウマチに関する推奨治療戦略です。
基本的には、予後不良と判断された関節リウマチに対しては、メトトレキサート(MTX)で治療を開始し、必要なら短期間、副腎ステロイドを併用し、6か月間で治療目標(寛解もしくは低疾患活動性)を達成できなければ生物学的製剤を追加併用するというものです。
SASP:サラゾスルファピリジン
LEF:レフルノミド

疾患修飾性抗リウマチ薬(免疫抑制剤を含む)の種類
疾患修飾性抗リウマチ薬(DMARDs)は炎症自体を抑える作用はもちませんが,関節リウマチの免疫異常を修飾することによって,活動性をコントロールする薬剤です.DMARDsは作用機序により免疫調節薬と免疫抑制薬に分類されます.免疫調整薬は正常の免疫機能には影響せずに異常な免疫機能を是正するといわれています.しかし,その作用機序は不明です.免疫抑制薬はすべての免疫機能を非特異的に抑制するため,免疫調節剤より効果は大であるといわれています.

メトトレキサート(MTX)開発の経緯
1948年、米国レダリー研究所にて、抗悪性腫瘍剤として開発されました。その後、関節リウマチに対する有効性が報告され、1988年に米国にて抗リウマチ剤として承認されました。残念ながら、日本で初認されるまでには、その後、10余年が必要でした。その際も、週8mgまでの低用量の承認量でした。欧米並みに16mg/wまで増量が可能になったのは2011年になってからでした。
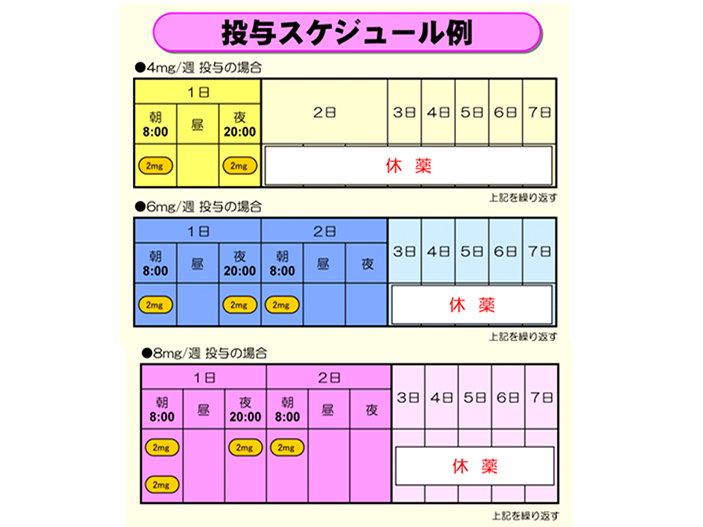
メトトレキサート(MTX)の投与スケジュール
MTX(リウマトレックス)の週4mg(2カプセル),6mg(3カプセル),8mg(4カプセル)での投与スケジュール例です。12時間毎に週3回に分けて内服する例をあげていますが、週1回投与や週2回投与法もあり、現状ではまだ、統一されていません。
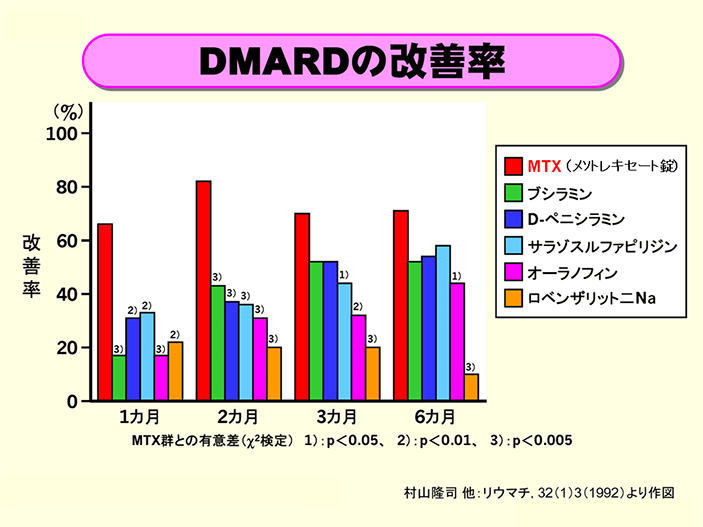
疾患修飾性抗リウマチ薬(DMARD)の改善率
関節リウマチに対するメトトレキサート(MTX)と他のDMARDの投与6カ月間の改善率を比較検討したものです.MTXは6カ月間で66.7〜82.5%の改善率を示し,他のDMARDではブシラミンが17.0〜52.8%,D-ペニシラミンが31.4〜54.5%,サラゾスルファピリジンが33.3〜58.3%,オーラノフィンが17.2〜44.4%,ロベンザリット二Naが10.7〜22.2%の改善率を示しました.MTXは投与2カ月後まではすべての対照DMARDに比べて有意に高い改善率を示し,3カ月後ではサラゾスルファピリジン,オーラノフィン,ロベンザリット二Na,6カ月後ではオーラノフィンとロベンザリット二Naに比べて有意に高い改善率を示しました.
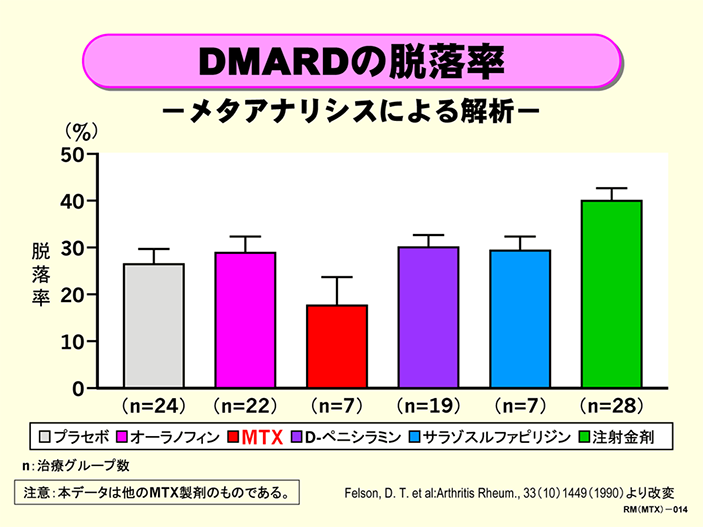
疾患修飾性抗リウマチ薬(DMARD)の投与の脱落率
129の治療グループを含む71報の臨床試験報告をメタアナリシスによって解析した結果です。メトトレキサート(MTX)の脱落率は、サラゾスルファピリジンやオーラノフィン、D-ペニシラミン、注射金剤よりも低い傾向が見られました。
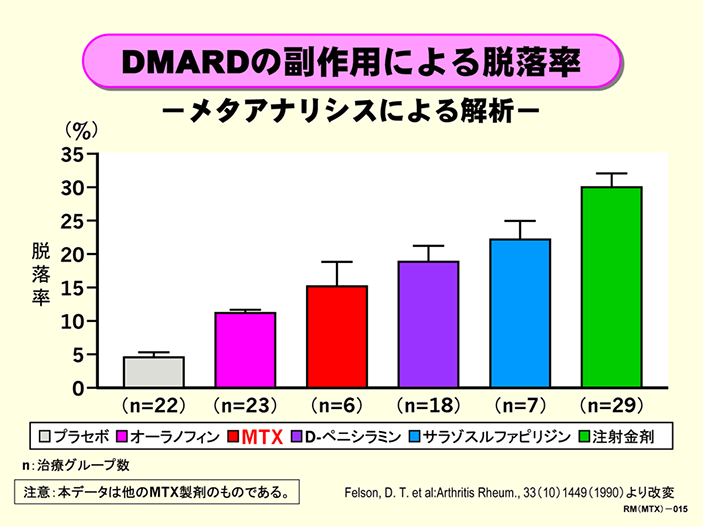
疾患修飾性抗リウマチ薬(DMARD)の副作用による投与の脱落率
129の治療グループを含む71報の臨床試験報告をメタアナリシスによって解析した結果です。メトトレキサート(MTX)の副作用による脱落率は、サラゾスルファピリジンやD-ペニシラミン、注射金剤よりも低い傾向が見られました。
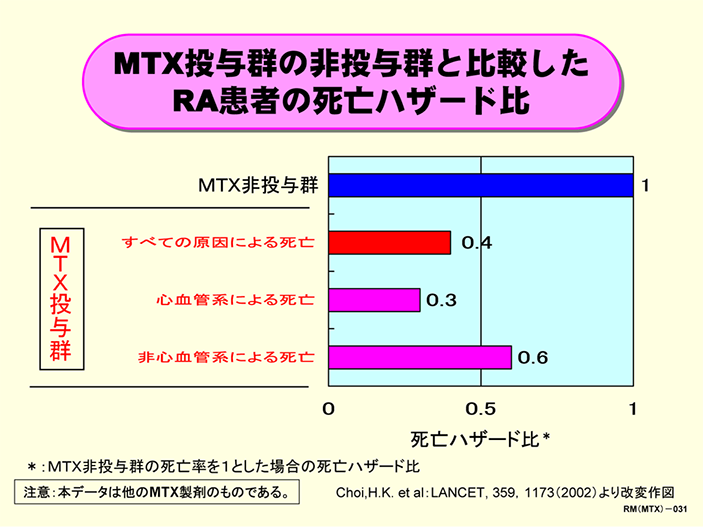
メトトレキサート投与群の関節リウマチ患者の死亡率(1)
関節リウマチ(RA)患者を前向きに追跡し、メトトレキサート(MTX)の投与群と非投与群とで、生命予後が変わるかどうかを調べた結果です。
患者背景の違いや組み入れ年、追跡年数などを補正して、MTX非投与群の死亡率を1とした場合のMTX投与群の死亡ハザード比を求めました。その結果、MTX投与群の死亡ハザード比は0.4となり、非投与群より死亡率が低いことが明らかになりました。また、死因を心血管系とそれ以外に分けて解析すると、MTX投与群では、心血管系による死亡ハザード比が0.3と、特に低くなっていることもわかりました。RAの罹患者は、非罹患者よりも平均余命が短く、特に心血管系疾患による死亡者が多いことが知られています。その機序として、RAによる慢性炎症状態が、動脈硬化を促進すると考えられています。この論文では、MTXによる全身性の抗炎症作用などが心血管系による死亡を減少させ、生命予後を改善したと考察しています。
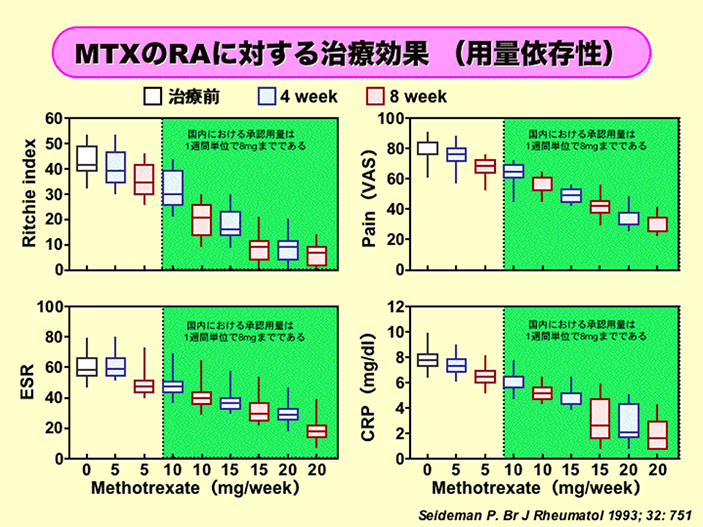
MTXは用量依存的にRAに対して治療効果を発揮する
メトトレキサート(Methotrexate、MTX)は20mg/wまで用量を増加させると、用量依存的に疼痛関節数(Ritchie Index)、患者さんの疼痛程度(VAS)、赤沈(ESR)、CRPを改善させます。
わが国では、現在、MTXは16mg/wまで増量が認められています。
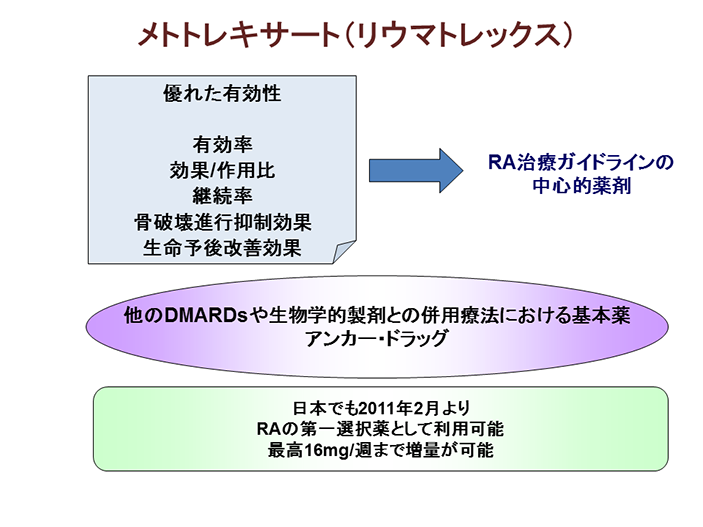
メトトレキサート(リウマトレックス)
メトトレキサート(MTX)は優れた有効性,副作用の出現に比して効果が上回る,継続率が高い,骨破壊の抑制効果がある程度ある,生命予後改善効果がることなどにより,現在では関節リウマチ(RA)治療の中心的薬剤になっています.また,他の疾患修飾性抗リウマチ薬や生物学的製剤との併用薬療法における基本薬(アンカードラッグ)に位置づけられています.
これまで、日本では、MTXの投与量が1週間に8mgまでと、欧米での投与量の半量以下に制限されていました。そのため,MTXの充分な薬効を引き出す前に生物学的製剤などの他剤に変更せざるを得ないケースが多く存在していました。2011年2月、日本リウマチ学会や日本リウマチ友の会の活動により、日本でも1週間に16mgまでの増量が認められました。また、これまでは、他の疾患修飾性抗リウマチ薬に無効な場合にMTXを使用することとされていましたが、予後不良例には最初からMTXを使用することが認められました。
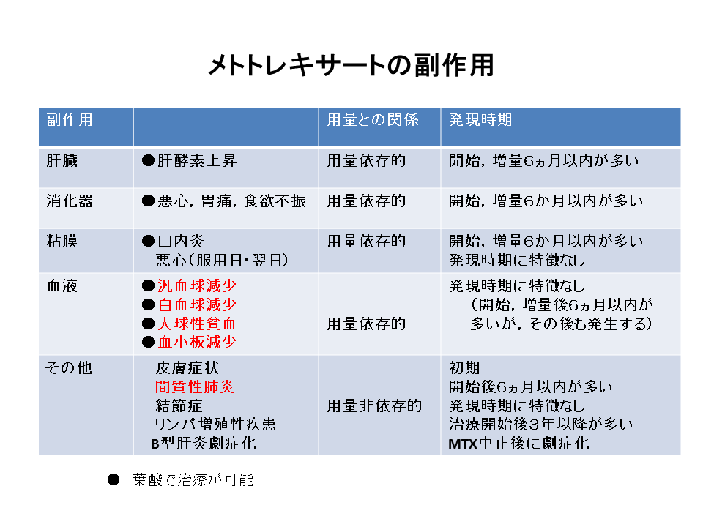
メトトレキサートの副作用
メトトレキサート(MTX)の副作用は多くありますが,投与量に関係したものと投与量に無関係に出現するものがあります。また,たいていの副作用の発現時期は投与開始あるいは増量後6ヵ月以内が多いので,その時期には毎月,副作用検査をされた方がよいでしょう.葉酸(フォリアミン)を補充することにより副作用の発現を防げるものもあります。
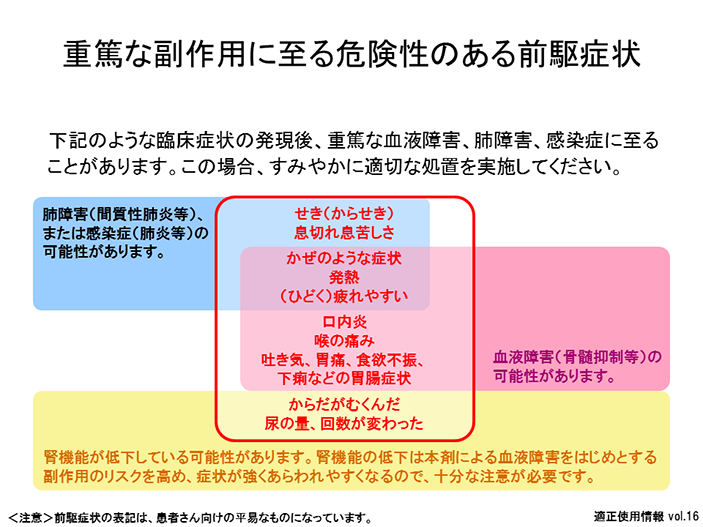
リウマトレックスによる副作用の中でも特に血液障害(骨髄抑制等)、肺障害(間質性肺炎等)、感染症(肺炎等)は重篤化しやすく、発見・処置が遅れると死亡に至る危険性が高くなるため、特に注意が必要です。
これらの副作用が発言する際には、前駆症状があらわれることが多いため、この前駆症状の発見と、これに対する迅速かつ適切な処置が副作用の重篤化を予防する上で非常に重要となります。

メトトレキサート(リウマトレックス®)を安全に服用していただくためのポイントをスライドにまとめました。

メトトレキサート(リウマトレックス®)を服用している時にスライドのような症状が出た場合はリウマチ科外来まで連絡をお願いします。
連絡がつかない場合には上記症状が強い場合は、連絡がつくまでメトトレキサートの服用を中止してください。

メトトレキサート療法の副作用防止策
メトトレキサート(MTX)療法は大変有効な薬物療法ですが,血中濃度が高くなると消化器症状,口内炎,血球減少症,肝機能障害が現れます.これら副作用を防止する目的で葉酸の補充療法がおこなわれます.関節リウマチ(RA)に対するMTXの作用機序のひとつが葉酸合成抑制作用によるものといわれています.しかし,葉酸合成が必要以上に抑制されますと,上記の副作用が出現するといわれています.そのため,MTX投与後24〜48時間後に葉酸(フォリアミン)を補充投与すれば,RAに対する効果に影響することなく副作用の発現を抑えることができる訳です.しかし,葉酸補充投与にてMTXによる総ての種類の副作用がなくなる訳ではありません.例えばMTXによる間質性肺炎は葉酸補充療法では防ぐことができないといわれています.

メトトレキサート(リウマトレックス、MTX)を服用されている患者さんへの注意事項です。わからない時は受診医療機関にご相談ください。

体調不良時の対応について
経過中に体調を崩された場合は、関節リウマチの症状や治療薬の副作用なども考えられます。また、治療薬との併用の可否についても考慮する必要があります。できる限りリウマチ科に先ず、ご相談ください。リウマチ科と連絡がつかない場合でも、また、症状が良くなっても、今後ののリウマチ治療と関係しますので、事後でも構いませんのでリウマチ科にご一報ください。